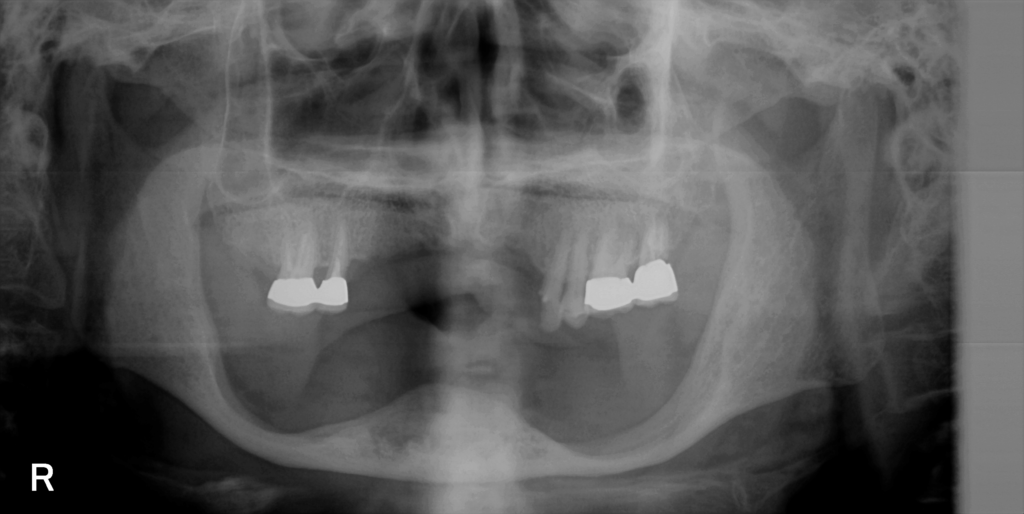
後日、大阪歯科大学でインプラントの撤去が決まったとの報告を受けた。
全身麻酔下での手術となる。
さすがに、あれだけの病変だ。
まともな医療人であれば断ることはできないだろう。
後日、手術後の消毒のため来院された。
下顎で唯一充分に歯槽骨が残っていた前歯部は、見るも無残に破壊されていた。
拡大
インプラントの骨との結合メカニズムは実はアンキローシスと呼ばれる病的癒着である。
そのためインプラントの撤去は、インプラント本体のみの除去だけでは済まない。
周辺骨を破壊して取り出してくる必要がある。
撤去しやすいスクリュータイプもあるにはあるが、骨との結合を強固にするためミクロな粗造面がつくられているため理論通りにはいっていない。
インプラントはダメになる。
清掃が理想通りにいかないと、インプラント周囲炎のために保存は不可能になる。
原因になるのは、痴呆、脳血管障害などでの不随、高齢化による身体の不自由。
レジで財布から小銭を取り出すのにさえもたつく状態で、高度な口腔清掃がおこなえようか。
歯であれば、歯周病の結果、最終的にはぐらぐらとなって自己脱落する。
しかしインプラントは癒着部位がわずかでも残っていれば、どんなに状況が悪くても脱落できない。
手術で撤去する以外ない。
ましてやインプラントは埋入時より年月がたっている。
インプラントを打った時には健康でも、その後の健康状態は大きく変化する。
70歳代になれば基礎疾患がある患者の方が多くなる。
心疾患、脳血管障害、糖尿病などの有病者の多くは高齢者だ。
このような状況では高齢者のインプラント撤去は命がけの手術となることがある。
そのうえ、破壊された歯槽骨は入れ歯を入れるのに非常に不利となる。
臨床上、インプラントさえ打っていなければ快適な入れ歯を入れられたのにと悔しい思いをすることが多々ある。
QOL(クオリティ オブ ライフ / 生活の質)を向上させるために打ったインプラントが、著しいQOLの低下をもたらしている。
それ以上にこの患者には恐ろしい事態がおきていた。
インプラント周囲の細胞が、前癌病変にまで至っていた。